
1986年,莫罗单抗的上市标志着抗体作为一种新的治疗方法在医药领域开始了自己的使命践行。在之后的这些年里,随着技术的不断进步和医药行业的重视,新的抗体不断出现,适应症也在不断扩展,如今已形成以自身免疫疾病和癌症为主、各类型疾病包括罕见病均有涉及的适应症的格局。而2012年GSK的Raxibacumab的获批,又使得用抗体药物对抗细菌感染终于成为现实。
传统抗菌药的困境
在前抗生素时代,很多我们认为不足为惧的细菌感染,都是不可治愈的。抗生素的发现和应用,使细菌感染能够为人们所控制,使人们的日常生活多了一层保护,因此对现代医药领域具有里程碑的意义。如今,除畜牧产业中抗菌药物的使用,抗菌药物被广泛用于社区获得性感染和院内感染的治疗,成为抗细菌感染治疗的唯一有效手段。
然而,受抗菌药物的不合理使用,加之多年来没有新的抗生素出现,受药物筛选、耐药基因基因转移、自发突变等因素导致的耐药细菌的产生和增多也渐渐成为一个无法回避的严重问题。2014年7月《柳叶刀》上发表的文章Globalantibiotic consumption 2000 to 2010: an analysis of national pharmaceuticalsales data中的统计显示,在2000到2010这十年间,除了多种常用抗生素的全球消费总量有了大幅增长之外,被誉为抗菌最后两道防线的碳青霉烯类抗生素和多黏菌素的全球消费总量分别提升了45%和13%,这从侧面反映了细菌耐药给抗感染治疗带了负担,为国家的公共卫生支出造成的与日俱增的压力。美国的抗生素开发激励法案的通过和中国限抗令的实施,均为了减缓这一严峻问题的快速发展。
除了造就耐药菌问题之外,研究表明[1],抗生素由于其广谱的杀菌作用,能够影响或杀灭体内有益细菌,这些细菌在机体代谢、免疫防御等方面具有重要的作用。而这一点,长期为人们所忽视。抗生素的大量使用导致的体内菌群平衡的被打破,也给人们的今后的健康状况带来了未知数。
因此,寻找更好的抗感染策略,以替代抗生素的使用或弥补抗生素的不足,是一项艰巨而意义非凡的工作。药物广谱而造成的耐药性和副作用,使人们去思考如何将抗感染精确化。而利用具有抗原特异性的单克隆抗体去抵御感染或者将抗体与抗生素联合使用,自然成为一条值得探索的路。
抗菌抗体的发展历程
利用抗体抵御细菌感染,其实并不是一个新的概念。早在抗生素的发现之前,德国医生冯·贝林就率先发明了用白喉毒素免疫的动物血清治疗白喉的方法。但由于血清产品的高价格和高毒性,它们渐渐被价格更加低廉的抗生素替代。

上世纪70年代,杂交瘤技术的产生促进了单克隆抗体药物的快速发展。90年代初,有公司开发抗内毒素单抗用于治疗脓毒症,结果不仅药效不及预期,病人的死亡率也提高。死亡率提高的主要原因是鼠源抗体引起的HAMA反应,这一类临床事件使得单抗研究在当时陷入了低谷。
随着抗体人源化的进展,抗体的免疫原性得到很大的改善,而抗菌抗体的研发也渐渐回暖。如Cambridge Antibody Technology、Aridis Pharmaceuticals这样的研究机构、初创公司,凭借人源化或全人源抗体平台,涉足或专注于抗感染领域的抗体研发,虽是小众,却不断成长。如今Raxibacumab、Bezlotoxumab和Obiltoxaximab的获批上市,使得他们的努力有了阶段性的成果。
抗菌抗体的优势
抗菌抗体相对于传统抗生素的第一个优势,就是精确性。正如阿斯利康的Ken Stover所说,我们在很多疾病领域中都听说了“精准医疗”这个概念,但在感染疾病领域却听到不多,因为“广谱”早已经是这一领域的范式[2]。抗体在这一领域的出现,确实是“A change in mindset”(Steve Projan),拓宽药物研发者的思路。特异性杀灭特定种类的病菌,或许能够最大程度降低耐药性的产生和维持机体微生物组的稳定。
抗体的另外一个优势,就是治疗和预防均可适用。有文献报道[3]将阿斯利康的MEDI-4893进行工程化改造,使其在人体内的半衰期达到100天,足以起到事先预防的作用。目前上市的药物如Raxibacumab、Obiltoxaximab,均可用于炭疽芽孢杆菌感染的事先预防。
抗菌抗体的开发现状
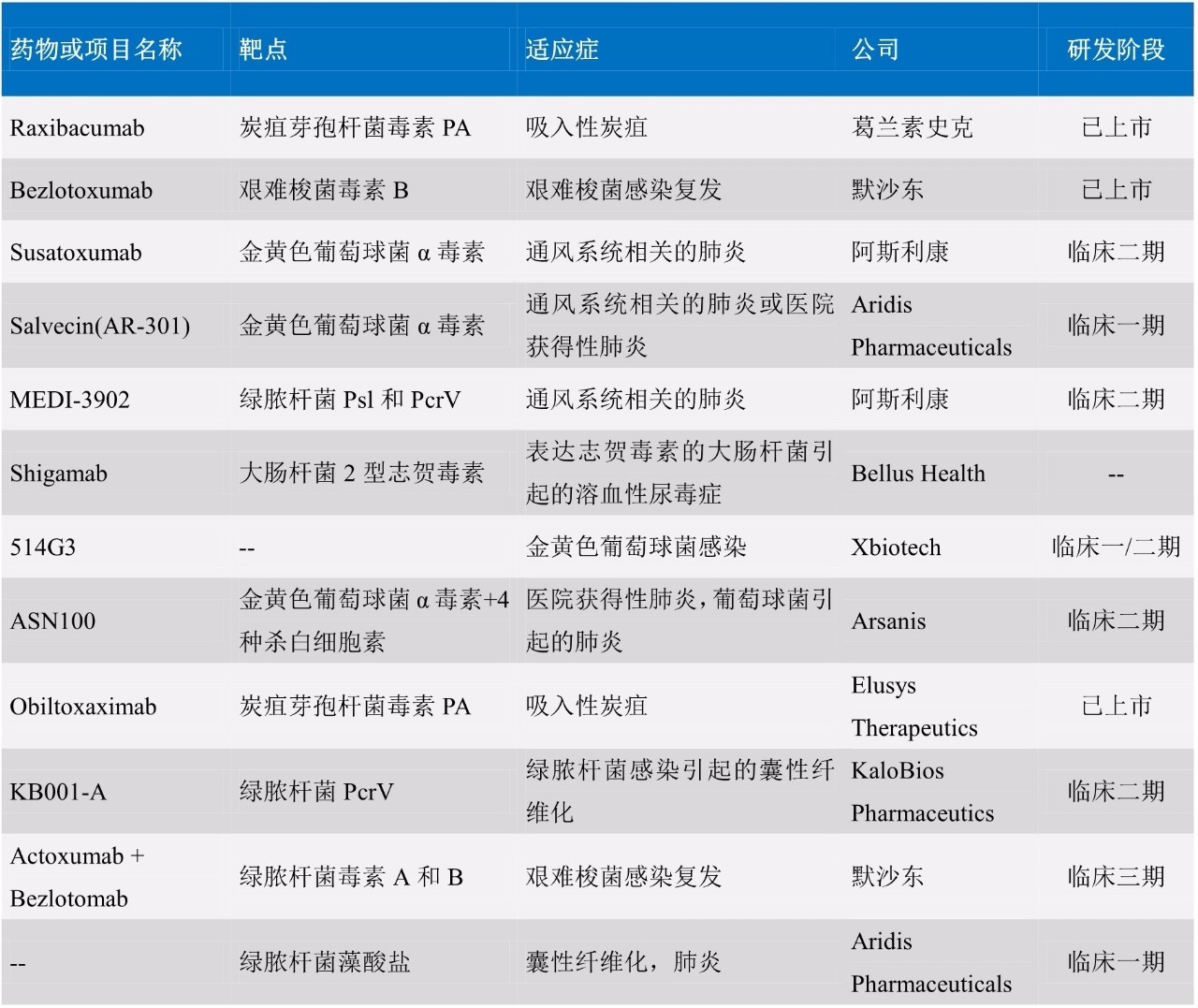
下表选取了一些具有代表性的抗菌抗体药物或在研项目:
大小医药公司均有所布局
在抗菌抗体的研发领域,大型制药公司和小型初创生物技术公司都有加入。以葛兰素史克、默沙东和阿斯利康为代表的大型医药公司,通常以收购、获得授权等方式获得药物进一步开发的权利,如葛兰素史克的Raxibacumab最初即从HumanGenome Sciences公司购得。而以Aridis Pharmaceuticals、Arsanis等为代表的初创生物技术公司,则是依靠自身的技术平台独立或合作开发。如AridisPharmaceuticals是一家成立于2003年的私有生物技术公司,专注于抗感染疾病药物的开发和抗生素耐药性问题的解决。基于其自身拥有的全人源抗体开发平台,Aridis已经拥有多个处于临床前和临床阶段的抗感染抗体药物。
适应症和靶点的选择
目前上市或在研的抗体针对的病菌主要有炭疽芽孢杆菌、金黄色葡萄球菌、绿脓杆菌、艰难梭菌等,均是具有极强感染能力的致病菌,而其中的金黄色葡萄球菌、绿脓杆菌、艰难梭菌已经在全球产生严重耐药性,因此抗菌抗体的研发选择这些菌种的感染作为适应症,既是为缓解细菌耐药的困境,也是出于便于临床工作开展的需要。
所选择的靶点分为两类,一类是细菌表面抗原,另一类是细菌分泌的毒素。
选取细菌表面抗原开发抗体的例子较少。MedImmune(阿斯利康)的MEDI-3902针对绿脓杆菌表面的三型分泌系统毒力因子蛋白PcrV和持久性因子胞外Psl多糖; KaloBios Pharmaceutics的KB001-A针对绿脓杆菌PcrV。
而选取毒素作为抗原的策略则更为普遍。毒素抗原的选择,是基于各菌种的致病机理。如葛兰素史克的上市药Raxibacumab用于治疗吸入性炭疽,它的靶点炭疽芽孢杆菌毒素PA,是三个蛋白组成的复合物炭疽毒素的组成部分,该毒素通过胞吞进入免疫细胞,通过干扰细胞信号通路对细胞的免疫防御功能造成破坏。再如阿斯利康的MEDI-4893针对金黄色葡萄球菌α毒素,该毒素呈桶状结构,通过在细胞膜上打孔扰乱细胞膜内外的离子交换,导致细胞死亡。
另外,除了针对单一靶点之外,医药公司也积极开发同时抑制多种靶点的策略,已尽可能取得更好的效果。如MedImmune(阿斯利康)的MEDI-3902采用了双特异性抗体技术,同时针对绿脓杆菌的Psl和PcrV两个靶点;默沙东将Actoxumab与Bezlotomab联用,以期同时阻断绿脓杆菌的毒素A和毒素B;Arsanis的ASN100则更为复杂,它是两个单抗联用,其中一个针对金黄色葡萄球菌α毒素和四种杀白细胞素共有的保守表位(即同时针对五个靶点),另一个单抗针对第五种杀白细胞素,这样的设计方可充分抑制金黄色葡萄球菌对免疫系统的杀伤。
除此之外,如Elusys Therapeutics,尝试将Obiltoxaximab与环丙沙星联用,目前正处于一期临床。这提示我们抗体之于抗生素并不一定是一个完全的替代,它也可以是一个辅助或补充。它的开发,不仅提供了新型的抗菌药物,也使我们的感染预防和治疗的策略更加多样化。
对抗菌抗体的一点思考
尽管抗菌抗体因其独特的优势正逐渐受到关注,也有药物成功上市,但小编认为,在抗菌抗体的研发和应用过程中,仍然有很多方面需要思考。首先,是细菌耐药问题,细菌的耐药变迁并不因药物的改变而停止,对抗菌抗体的耐药必将成为日后临床所面对的问题,而抗体自身的免疫原性会使得用药与否变成一个两难的问题。其次,当抗菌抗体成为抗感染常规用药时,如何对其定价将成为政府部门与制药企业的新一轮博弈。价格的高低,医保负担的比例,会显示出史无前例的重要性。再者,针对抗生素滥用的监管,也有可能有必要复制到抗菌抗体之上。
不过,作为医药人,作为一群科学的实践者,还是要满怀信心,开创新的方法,新的思路,新的准则。奋斗无止境。
参考文献
Antibiotics and the Gut Microbiota. J Clin Invest 2014,124(10): 42124-4218
Antibacterial Antibodies Gain Traction. Nat Rev Drug Discov. 2015 Nov;14(11):737-8
A Novel Investigational Fc-Modified Humanized Monoclonal Antibody, Motavizumab-YTE, Has an Extended Half-Life in Healthy Adults. Antimicrob.Agents Chemother. December 2013 vol. 57 no. 126147-6153
药渡、ClinicalTrials等数据库
各公司官网