
6月15日,国家食品药品监督总局(CFDA)批准免疫检查点抗体药物PD-1抑制剂Opdivo在中国上市,用于治疗成人的晚期或转移性非小细胞肺癌[1]。
中国正式迈入免疫治疗时代,这绝对是会载入史册的一天。
同样值得铭记的,还有华人科学家陈列平,他在免疫检查点抑制剂机制的阐述和临床研究中做出重大贡献,厥功至伟。
今天我们要介绍的是另一个华人科学家团队在癌症免疫治疗领域取得的重要成果。
本周二,国际顶级期刊《自然免疫学》刊登了中国科学技术大学田志刚、孙汭(rui)教授课题组的重要研究成果[2]。他们的研究成果在一定程度上解释了为什么有些患者对目前的免疫检查点抑制剂治疗不响应;更重要的是,他们的研究成果有望大幅扩大免疫检查点抑制剂适用的患者群体。本研究的第一作者是张清博士。

伴随研究论文同期发表的评论性文章给予该研究非常高的评价,“检查点抑制剂:自然杀伤(NK)细胞登场了”[3]。
免疫检查点抑制剂的诞生,彻底改变了癌症的治疗方式。然而,医生与科学家现在面临的问题是,当前的免疫检查点只能照顾到一小部分患者,大部分患者不能从中获益。这表明,肿瘤还有其他的抑制免疫系统的手段没有被发现。
TIGIT(Tcell Ig and ITIM domain)就是其中一个新兴的NK和T细胞共有的抑制性受体[4],肿瘤表面高表达的CD155一旦与NK和T细胞表面的TIGIT结合,它们对癌细胞的杀伤作用就被抑制[5]。
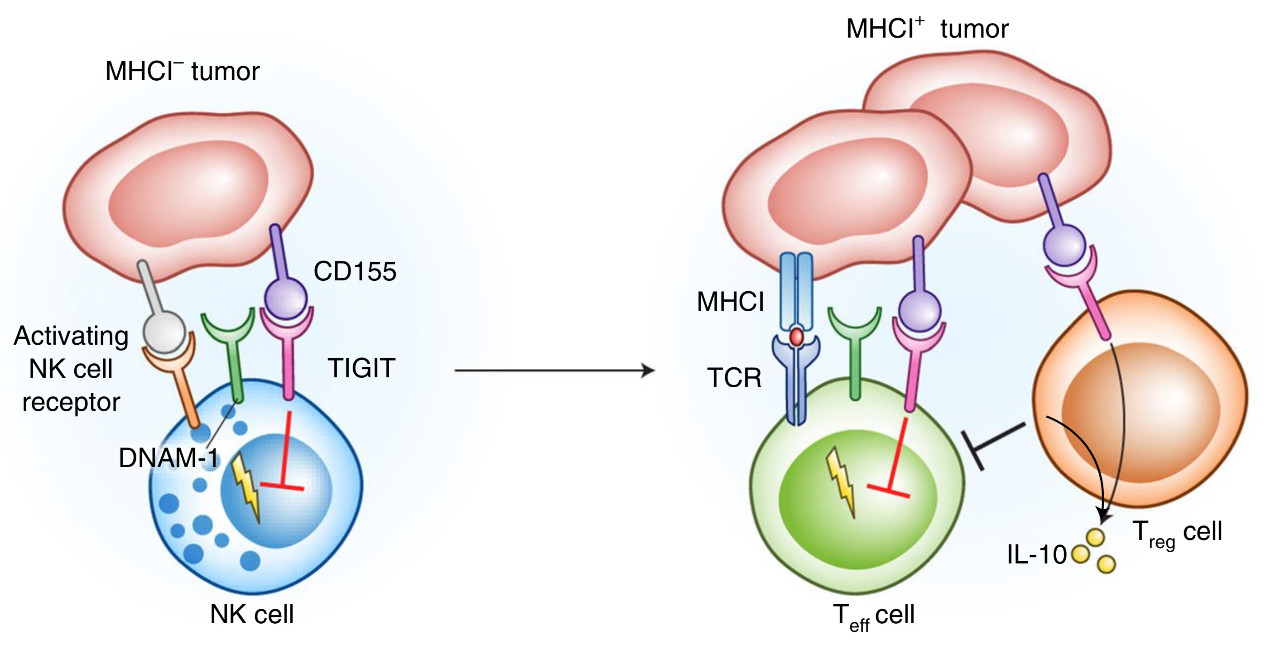
CD155与TIGIT一结合NK细胞和T细胞全歇菜
近两年,已有临床前研究表明,阻断TIGIT与CD155的结合,可以逆转肿瘤内杀伤性T细胞的耗竭,并抑制肿瘤的生长[6]。因此开发靶向TIGIT的检查点抑制剂或许可以弥补目前免疫检查点抑制剂的不足。
不过,摆在科学家面前的问题是,靶向TIGIT的检查点抑制剂抗癌背后的机制目前还模糊不清,这是开展临床研究的绊脚石。
中国科学技术大学田志刚、孙汭教授课题组就解决了这个问题。
之前就有研究发现,在肿瘤的进展过程中,T细胞表面的TIGIT表达是升高的[6]。
在本研究中,研究人员发现,与肿瘤周边的NK细胞相比,肿瘤内的NK细胞表面的TIGIT更多。但是,对于同一个癌症患者而言,肿瘤周边的杀伤性T细胞与肿瘤内的杀伤性T细胞在TIGIT的表达上,没有显著的差异。
在肠癌、乳腺癌等4种癌症模型中,大量的杀伤性T细胞和辅助性T细胞表面布满了PD-1或CTLA-4,这很正常,意味着这些T细胞处于耗竭状态,被肿瘤压制了。

田志刚教授
只有一小部分NK细胞表面有PD-1或CTLA-4。大部分NK细胞表面是TIGIT,它们产生的γ干扰素、肿瘤坏死因子等抗癌因子的能力显著下降,还表现出凋亡的状态。这就意味着,PD-1抗体或CTLA-4抗体治疗,有可能不能恢复大多数的NK细胞的战斗力。
那要如何拯救NK细胞。
既然TIGIT与NK细胞的耗竭和肿瘤的进展如此相关,那么干掉TIGIT能拯救NK细胞吗?
于是研究人员把黑色素瘤细胞注射到Tigit基因缺失(所有细胞都不表达TIGIT了)的小鼠体内,效果很神奇。与Tigit基因正常的小鼠相比,只有非常少的Tigit缺陷小鼠出现了肺转移,Tigit缺陷小鼠的总体生存率显著延长。
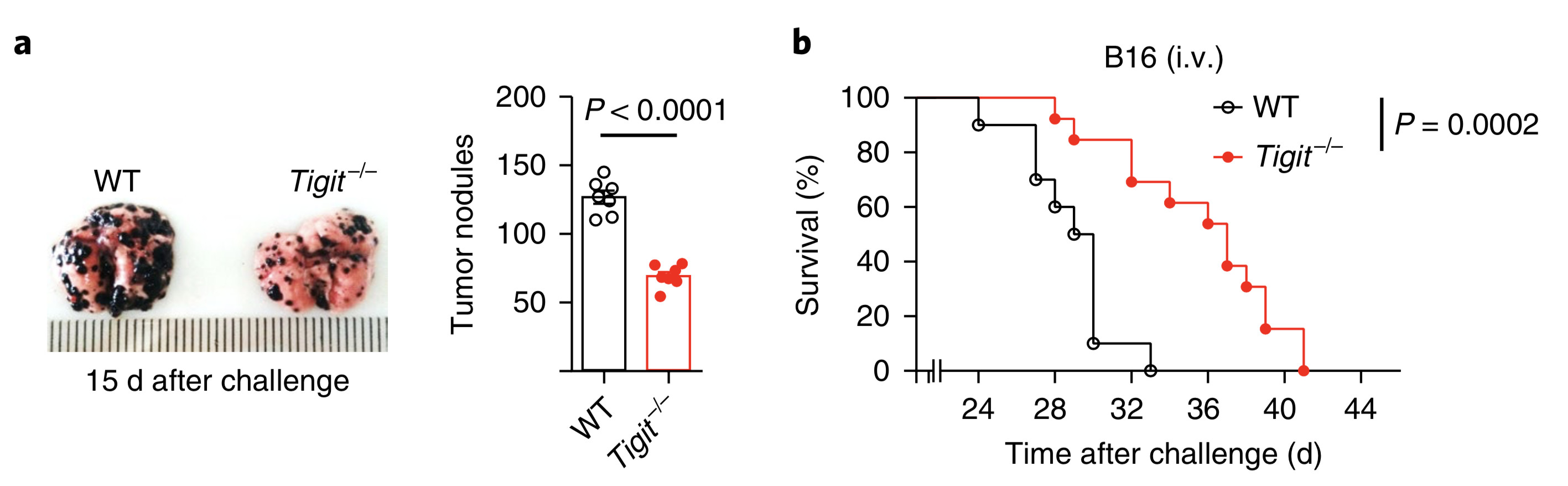
他们发现,肿瘤浸润杀伤性T细胞产生的肿瘤坏死因子变多了,只有非常少的杀伤性T细胞表面有PD-1,绝大部分的NK细胞也在大量表达CD107a、肿瘤坏死因子等抑癌因子。
看来真是TIGIT在捣乱!
由于这种系统性的干掉TIGIT,导致杀伤性T细胞里面也没有TIGIT了,所以这种良好的抗癌效果与NK细胞真的有关么?可别是NK细胞“狐假虎威”了。
为了解决这个问题,他们又想了一招。只把NK细胞里面的Tigit基因敲掉,T细胞里面的继续保留。
让研究人员欣喜的是,这种小鼠模型的生存期也是显著延长的。
与此同时,研究人员还构建了T细胞缺陷的小鼠,他们发现,即使是没有T细胞,TIGIT抗体仍旧可以逆转NK细胞的耗竭,延缓肿瘤的生长速度,缩小肿瘤的体积。
上面的现象说明什么呢?说明解除肿瘤利用TIGIT对NK和T细胞的抑制后,NK细胞在抗癌大业中确确实实发挥了重要的作用。而且就算没有T细胞,NK照样可以抗癌,完全可以不依赖T细胞。

孙汭教授
让研究人员意外的是,NK细胞带来的惊喜远不止如此。
他们还发现,特异性的去掉NK细胞里面的Tigit基因后,解放的不仅仅是NK细胞,肿瘤里面表达PD-1 的杀伤性T细胞也显著减少。这说明,NK细胞的耗竭会带动杀伤性T细胞的耗竭,解放了NK细胞,同时也就解放了杀伤性T细胞。
原来我们一直认为TIGIT抗体直接逆转了杀伤性T细胞的耗竭,现在才发现,这个过程可能是通过NK细胞完成的!
紧接着,研究人员用靶向TIGIT的抗体试了试,发现用TIGIT抗体阻断TIGIT之后,肿瘤体积缩小,生存期显著延长。大部分NK细胞都在正常表达γ干扰素、肿瘤坏死因子等增强抗癌能力因子。这意味着,肿瘤内NK细胞的耗竭,被TIGIT抗体逆转了。
同时,杀伤性T细胞的抗癌能力也恢复了,γ干扰素、肿瘤坏死因子等的产生也正常了。这意味着,TIGIT抗体不仅能恢复NK细胞的战斗力,还能恢复杀伤性T细胞的战斗力。
一箭双雕啊。TIGIT抗体简直帅爆了!
上面研究人员已经证实了,没有T细胞的情况下,NK细胞可以正常干活。鉴于TIGIT在NK和T细胞上都有,那么如果没有NK细胞,TIGIT抗体还能起效吗?
为了明确这里面的关系。研究人员又不辞辛苦地设计了没有NK细胞的小鼠模型。研究人员发现,当消除小鼠体内的NK细胞之后,注射到小鼠体内的黑色素瘤细胞很快就发生了肺转移,大量杀伤性T细胞表达PD-1,处于耗竭状态,只有很少的杀伤性T细胞还能分泌抗癌因子。
让研究人员吃惊的是,没了NK细胞,用TIGIT抗体不好使了,没了抗癌效果,甚至使用PD-1抗体抗癌效果也不好了,即使二者联用也不行。
这就糟了!原来杀伤性T细胞的抗癌效果如此依赖于NK细胞。
这是不是在一定程度上解释了有些患者在使用PD-1/PD-L1抗体后,却没有效果呢?背后的原因,有可能是NK细胞处于耗竭状态,但是没有被挽救,所以挽救耗竭的T细胞也就没什么效果了。
总的来说这个研究首次证实了,NK细胞在TIGIT抗体治疗癌症中的不可获取的重要作用。明确了拯救耗竭的NK细胞的重要性。
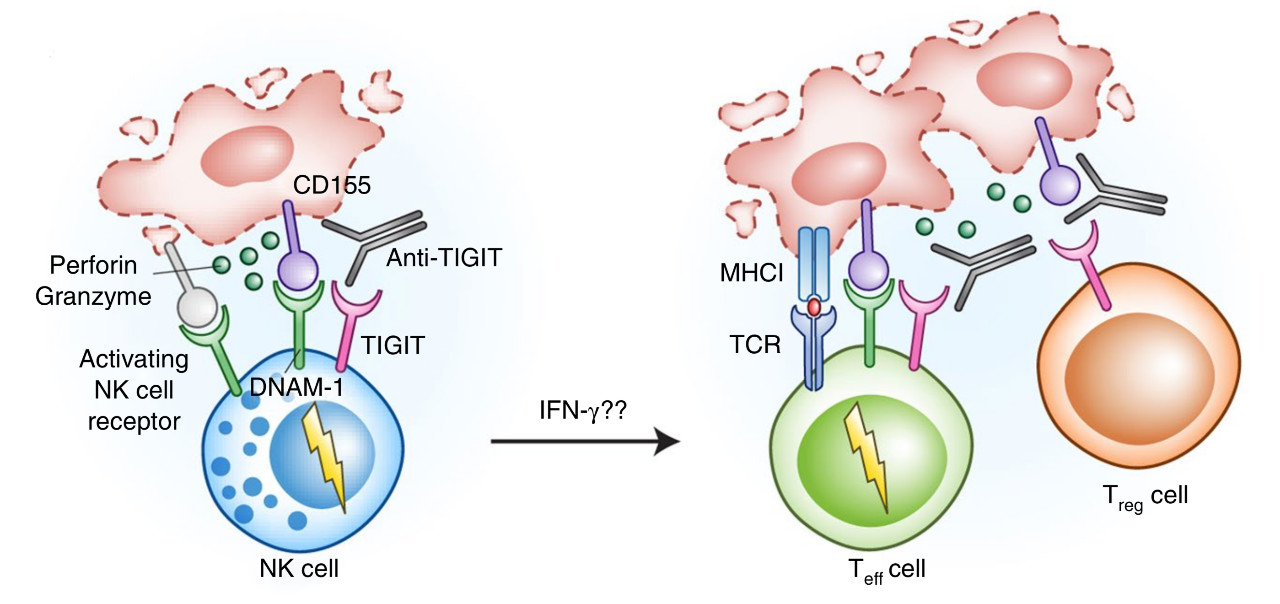
TIGIT抗体一阻断,NK和T细胞马上让癌细胞消散
另外,还有一点值得强调的是。越来越多的研究证明,肿瘤突变负荷(TMB)是预测癌症患者是否响应免疫检查点抑制剂治疗的重要标志物[7,8]。TMB越大意味着肿瘤产生的新抗原越多,杀伤性T细胞发现癌细胞的几率就越大。而对于那些TMB很小的患者,由于新抗原很少,甚至没有,杀伤性T细胞难以识别,所以这部分患者也很难从免疫检查点抑制剂的治疗中获益。
巧的是,NK细胞识别靶细胞是非特异性的。就癌细胞而言,NK细胞识别癌细胞是可以不依赖于新抗原的。一旦把NK细胞也挽救回来了,即使肿瘤突变负荷低,免疫系统一样可以对付肿瘤。写到这里你肯定意识到了田志刚、孙汭教授课题组这个新发现的重要性。
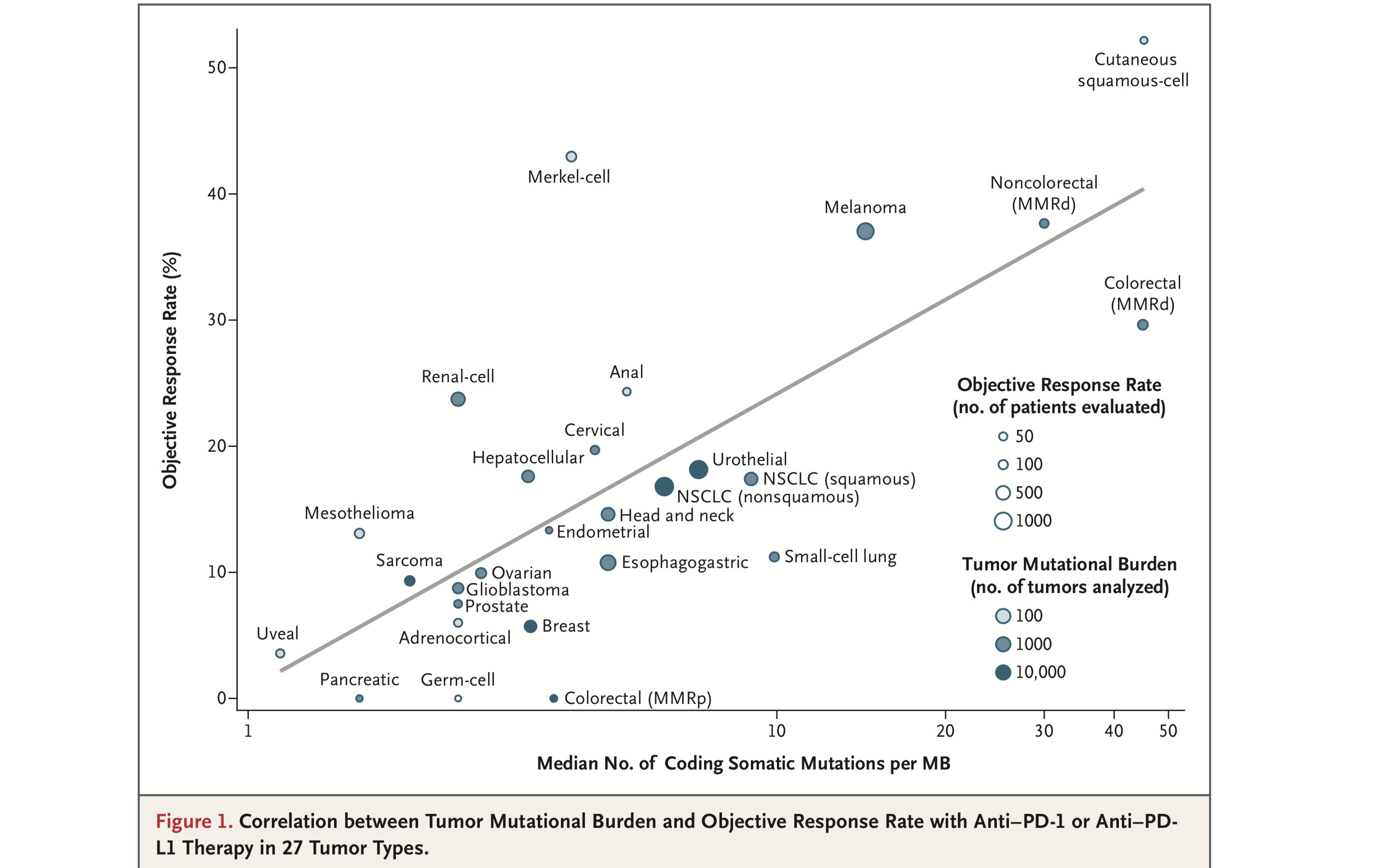
27个癌症类型中,肿瘤突变负荷(TMB)与抗PD-L1和抗PD-1治疗响应率之间的关系
如果这个研究成果这后续的临床研究中被进一步证实,那么很大一批原来对现在的免疫检查点抑制剂不响应的患者,很可能从田志刚、孙汭教授课题组这个研究中获益。如果将TIGIT抗体与现行免疫检查点抑制剂联合使用,效果应该会更上一层楼。